Vacina contra o herpes-zóster é segura e eficaz em pacientes com doenças reumáticas autoimunes
Estudo padrão ouro avaliou mais de mil pacientes; resultados reforçam a importância de priorizar este grupo nas estratégias de vacinação contra o vírus
A vacina recombinante contra o herpes-zóster é segura e não aumenta o risco de agravamento da doença em pacientes com doenças reumáticas autoimunes (DRAI) em uso de imunossupressores. A conclusão vem de um estudo inédito, realizado por pesquisadores da Faculdade de Medicina da USP (FMUSP), que avaliou a segurança e a capacidade do imunizante gerar resposta imune (imunogenicidade) em curto prazo. Os resultados reforçam a importância da vacinação de pacientes imunossuprimidos e trazem informações que podem contribuir para as diretrizes internacionais de vacinação.
Os resultados da pesquisa foram publicados na revista científica The Lancet Rheumatology em fevereiro.
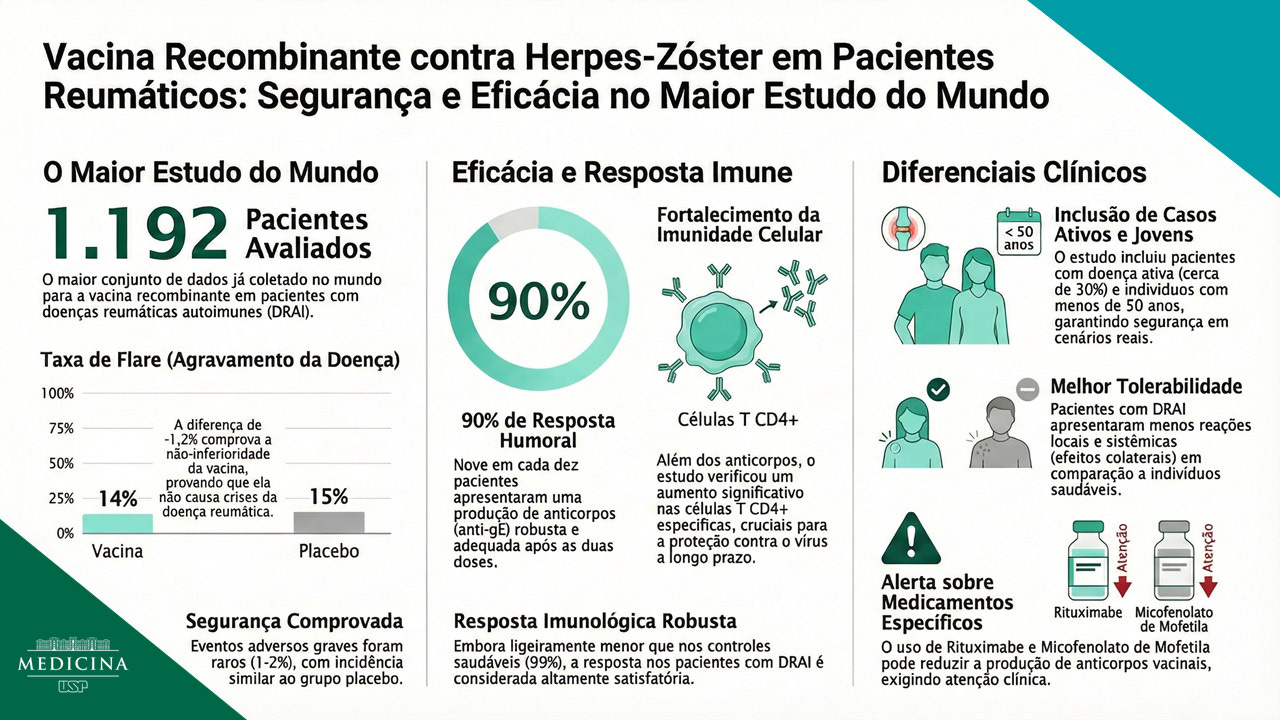
Os dados revelam que a vacina não acentuou as doenças pré-existentes. A taxa de piora nos indivíduos vacinados foi de 14%, valor bem próximo aos 15% observados no grupo que recebeu apenas placebo. Além disso, cerca de 90% dos pacientes desenvolveram uma resposta de anticorpos (anti-gE) adequada após as duas doses e um aumento significativo nas células T CD4+, importantes para proteção a longo prazo.
“Isso é extremamente relevante porque, na prática, existe o receio de que a vacinação possa ‘desencadear’ uma crise da doença — por exemplo, um paciente com lúpus apresentar reativação, ou um paciente com artrite reumatoide sofrer piora da inflamação articular após a vacina”, explica Nadia Emi Aikawa, da médica-assistente Divisão de Reumatologia do Hospital das Clínicas (HC) da FMUSP e primeira autora do artigo. “Além disso, muitos médicos e pacientes evitam a vacinação por receio de piora da doença e falta de resposta imune”.

As investigações identificaram também que o Rituximabe e Micofenolato de mofetila, medicamentos comumente utilizados no tratamento de pessoas com DRAI, podem reduzir a resposta à vacina mas, de acordo com Nadia Emi Awaka, ainda assim esses pacientes se beneficiam da vacinação. “Sempre que possível, ajustamos o momento da aplicação em relação ao tratamento para melhorar essa resposta, sem comprometer o controle da doença”, explica. “Por exemplo, no caso do rituximabe, idealmente a vacinação deve ser realizada próximo ao final do intervalo entre infusões, em torno de 6 meses após a última dose. Já para o micofenolato de mofetila, pode-se considerar uma suspensão temporária no momento da vacinação, desde que haja segurança clínica e a doença esteja estável.”
O estudo de fase 4 – de não inferioridade, duplo-cego, randomizado, controlado por placebo e de centro único – foi realizado entre maio de 2023 e novembro de 2024. Os pacientes elegíveis (1192) tinham 18 anos ou mais e diagnóstico de doença reumática autoimune, incluindo artrite reumatoide e lúpus. Além disso, todos deveriam estar em tratamento com glicocorticóides, imunossupressores ou drogas antirreumáticas modificadoras da doença (DMARDs, em inglês), por pelo menos quatro a 12 semanas antes do início do estudo.
Dos 590 pacientes do grupo da vacina recombinante, 559 (95%) receberam pelo menos uma dose; já no grupo placebo, 577 (96%) dos 602 tomaram o imunizante. Os pesquisadores adicionaram, ainda, 393 indivíduos saudáveis ao estudo; deste total, 380 receberam ambas as doses da vacina.
Em relação à piora da atividade da doença (exacerbação), até o dia 84, em pacientes com doenças reumáticas autoimunes, 80 (14%) dos 559 pacientes no grupo da vacina apresentaram exacerbação em comparação com 84 (15%) dos 557 no grupo placebo. Os eventos adversos, como dor no local da aplicação, vermelhidão, cefaléia, fadiga e mal-estar, foram relatados com menos frequência após ambas as doses da vacina em comparação com o grupo controle saudável (após a primeira dose: 430 [77%] de 559 no grupo da vacina; 179 [31%] de 577 no grupo placebo; e 341 [90%] de 380 no grupo controle saudável). Após a segunda dose, 402 [72%], 148 [26%] e 307 [81%], respectivamente.
Os eventos adversos graves foram semelhantes entre os grupos após a primeira e a segunda dose do imunizante contra o herpes-zóster. Outro achado importante é que os pacientes reumáticos relataram menos eventos adversos do que o grupo controle formado por pessoas saudáveis.
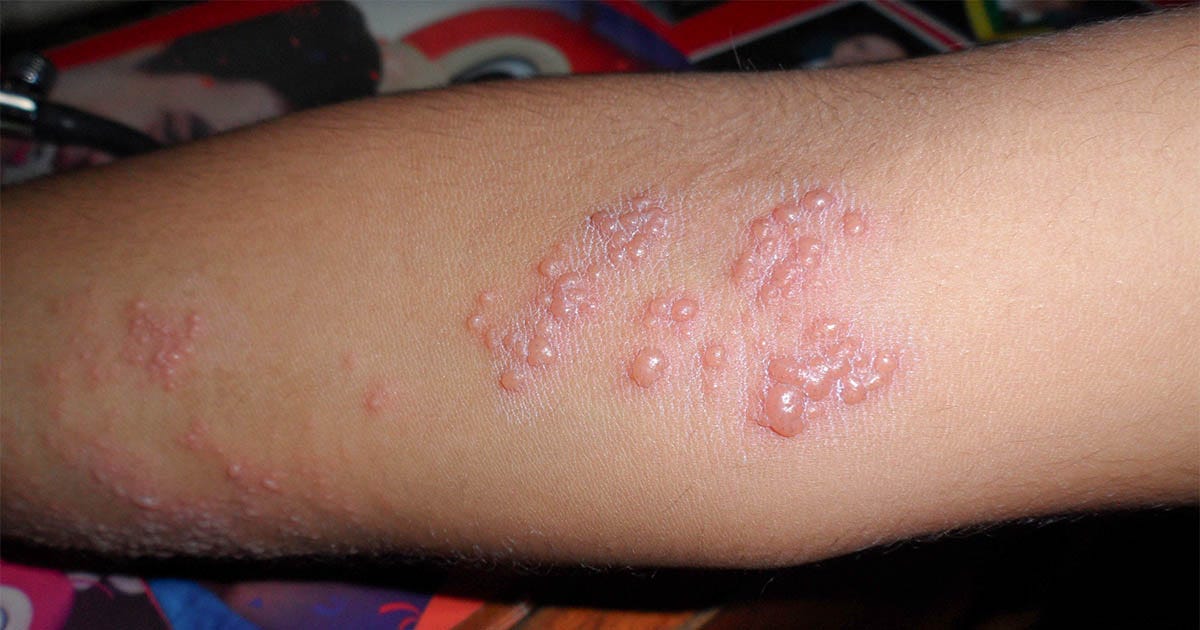
O herpes zóster é uma doença causada pelo vírus varicela-zóster (VVZ), o mesmo da catapora. Depois de transmitir a doença, o patógeno permanece latente (adormecido) no organismo durante toda a vida. O VVZ pode ser reativado na idade adulta ou em pessoas com baixas defesas no organismo.
A vacina recombinante da herpes-zóster testada é uma vacina inativada, ou seja, utiliza um componente do vírus varicela-zóster (glicoproteína E) junto com um adjuvante para estimular o sistema imunológico. A outra vacina disponível no mercado, feita com vírus vivo atenuado, não foi utilizada no estudo.
Lacuna preenchida
Pacientes com doenças reumáticas autoimunes têm alto risco de desenvolver herpes-zóster devido ao tratamento com imunossupressores. Eloísa Bonfá, professora do Departamento de Clínica Médica da FMUSP, explica que esse risco acontece por dois motivos principais: “O primeiro é a própria doença, que já compromete o funcionamento do sistema de defesa contra infecções [sistema imunológico]. O segundo é o tratamento, frequentemente baseado em medicamentos que reduzem de forma importante a resposta de defesa às infecções”. E continua: “Como consequência, há maior chance de infecções, incluindo o herpes-zóster, que nesses casos pode se manifestar de forma mais grave”.
Antes deste estudo, não havia dados suficientes para demonstrar a segurança e a imunogenicidade da vacina. De acordo com Nadia Emi Aikawa, o que existia eram estudos observacionais (sem grupo controle), análises retrospectivas, pequenos estudos em populações específicas (como artrite reumatoide ou lúpus). “Esses estudos sugeriam que a vacina poderia ser segura, mas tinham limitações importantes, pois apresentavam um tamanho de amostra limitado, não permitiam comparar com uma amostra de pacientes não vacinados, e muitas vezes não avaliavam de forma padronizada a atividade da doença”, explica a pesquisadora. “Dessa forma, um paciente poderia apresentar uma piora após a vacina, mas não era possível determinar com segurança a relação de causalidade.”

Eloísa Bonfá declarou que o trabalho traz uma mensagem clara: pacientes com doenças reumáticas autoimunes devem ser priorizados nas estratégias de vacinação contra herpes-zóster, por ser um grupo com risco maior de desenvolver a doença e, principalmente, suas formas mais graves e incapacientates. “Na prática, isso pode significar menos casos, menos complicações e menor necessidade de internações, com impacto direto na qualidade de vida dos pacientes e também na redução de custos para o sistema de saúde. É um exemplo de como a pesquisa clínica pode se traduzir rapidamente em benefício concreto para a população”.
As pesquisadoras ressaltam que estudos futuros devem se concentrar na proteção em longo prazo, nas respostas imunes de reforço e no papel do monitoramento imunológico para orientar a vacinação em indivíduos imunossuprimidos.
O artigo Recombinant herpes zoster vaccine in patients with autoimmune rheumatic diseases in Brazil: a double-blind, randomised, placebo-controlled, phase 4, non-inferiority study pode ser lido neste link.
Matéria: Fabiana Mariz | Jornal da USP.